ПРИВИВКА ОТ ГРИППА
Перед началом эпидсезона (осень-зима) врачи настоятельно рекомендуют пройти вакцинацию против гриппа.
В наших поликлиниках имеется отечественная вакцина для взрослых, детей и беременных женщин. Вакцинация – единственный надежный способ обезопасить себя и снизить риски развития осложнений после гриппа.
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ
Энтеровирусная инфекция — группа острых инфекционных заболеваний, вызываемых различными серотипами энтеровирусов. Характеризуется многообразием клинических проявлений с возможным поражением практически всех органов и систем. Заканчивается, как правило, выздоровлением.
Заболеваемость повсеместная, в тёплых странах круглогодичная, а в средней полосе чаще наблюдается летом-осенью (связано с отдыхом людей, купанием в водоёмах). Источник инфекции — человек (больной любыми формами и носитель), чаще болеют и являются источниками распространения дети. Это высококонтагиозное заболевание (заразное), может давать эпидемические вспышки.
Вирус появляется в биологических субстратах (фекалии, моча, кровь, слюна) за несколько дней до начала клинических проявлений, причём с калом может выделяться до пяти недель (у людей со СПИДом гораздо дольше).
Энтеровирусы попадают в основном на слизистую оболочку ротоглотки и верхних отделов ЖКТ, там происходит первичное размножение и далее распространение по организму. Поражение центральной нервной системы (ЦНС) вторично.
Механизмы передачи:
- фекально-оральный (пути: водный, пищевой и контактно-бытовой) — это ведущий механизм заражения, т. к. несмотря на поражение разных тканей это в первую очередь кишечная инфекция;
- воздушно-капельный (аэрозольный путь передачи);
- вертикальный (вирус передаётся трансплацентарно: от матери плоду).
СИМПТОМЫ:
Признаки болезни могут отличаться, что зависит от типа вируса, локализации поражения и индивидуальных особенностей организма. Инкубационный период чаще всего длится около 2-7 дней. Особенность данной инфекции в разнообразии клинических форм, поэтому даже при ее вспышке у людей могут наблюдаться совершенно разные признаки. Можно выделить некоторые общие симптомы энтеровируса:
- лихорадка – повышение температуры тела до 38-40 градусов;
- диарея – жидкий, водянистый стул;
- сыпь в виде пятен, пузырей, узелков или язв на любых участках тела, но чаще всего на лице, руках, ногах или туловище;
- насморк, боль в горле, кашель;
- слабость, сонливость;
- сильная боль в животе.
ПРОФИЛАКТИКА:
Для снижения риска развития болезни нужно соблюдать следующие правила:
- мыть руки перед едой, после туалета, посещения общественных мест;
- пить кипяченую либо бутилированную воду;
- мыть овощи, фрукты перед употреблением;
- стараться не контактировать с людьми, которые имеют симптомы инфекционных заболеваний;
- избегать употребления сырых яиц, мяса;
- укреплять иммунитет.
ОСТОРОЖНО: ВЫСОКОЕ ДАВЛЕНИЕ
ПРОФИЛАКТИКА ОСТРОГО КОРОНАРНОГО СИНДРОМА
Профилактика инсульта и хронических сосудистых заболеваний мозга у больных с артериальной гипертонией
Инсульт может случиться с каждым.
Инсу́льт (лат. insultus «удар») или aпопле́кси́я (греч. ἀποπληξία «паралич») – это острое нарушение кровоснабжения головного мозга. Заболевание, при котором по тем или иным причинам нарушается снабжение кислородом и питательными веществами определенного участка мозга. Соответственно нервные клетки, расположенные в области с нарушенным кровообращением, повреждаются или отмирают. А вместе с ними страдают и те функции организма, за которые отвечает пораженный инсультом участок мозга.
Каждые 90 секунд с одним из жителей нашей страны происходит острое нарушение мозгового кровообращения (ОНМК).
Каждый год около полумиллиона россиян переносит ОНМК.
Считается, что инсульт чаще происходит с пожилыми людьми. Действительно, вероятность развития ОНМК повышается с возрастом: после 55 лет за каждое десятилетие жизни вероятность инсульта повышается в два раза. Однако только две трети сосудистых катастроф происходит после 60 лет. Треть инсультов в стране происходит с людьми в возрасте между 20 и 60 годами. Омоложение ОНМК – мировая тенденция.
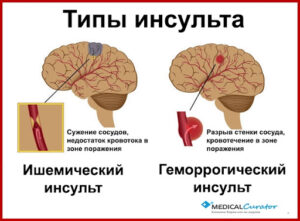
Специалисты различают два типа этого заболевания – ишемический инсульт, более распространенный и возникающий при закупорке сосудов сгустком крови или тромбом. Второй тип реже, но более тяжело протекающий тип – геморрагический инсульт. Возникает при разрыве сосудов, когда кровь сдавливает ткани мозга и нарушается жизнедеятельность этого участка.
Особенно внимательно следует относиться к следующим признакам (симптомам):
- острая головная боль без какой-либо видимой причины (или после стресса, тяжелого физического перенапряжения);
- внезапно онемевшие губы (или половины лица, часто с его «перекосом»);
- внезапная слабость в руке (или ноге);
- внезапное онемение в руке (или ноге);
- внезапное нарушение речи (или её понимание);
- внезапная потеря равновесия, нарушение координации (головокружение);
- внезапная потеря сознания.
Это признаки развивающейся мозговой катастрофы. Немедленно проделайте с пострадавшим следующие 3 основные приёма распознавания симптомов инсульта, называемые «УДАР»:
- Попросите пострадавшего УЛЫБНУТЬСЯ. Вместо улыбки получится кривое лицо. Это «У» -улыбка.
- Попросите поднять руки вверх и подержать их в этом положении. Больной не сможет поднять одну руку вообще или опустит её быстрее другой. Это «Д» -движение.
- Попросите назвать своё имя, больной не сможет ответить или речь будет нечленораздельной. Это «А» – афазия нарушение речи).
Около половины, перенесших сосудистую катастрофу, погибают в течение года. Лишь 10% из выживших полностью восстанавливаются и могут продолжить работать. Остальные становятся инвалидами, часто неспособными обслуживать себя. Треть перенесших ОНМК испытывает постинсультную депрессию. Две трети – страх повторного эпизода. Более половины – отмечают, что члены семьи и друзья стали относиться к ним иначе. Столько же признают, что не могут заботиться о семье так же, как и раньше.
Факторы риска инсульта
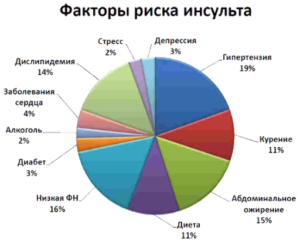
Согласно данным ВОЗ, факторы риска, связанные с инсультом можно свести к четырем категориям:
1. Основные модифицированные факторы риска (повышенное артериальное давление, сахарный диабет, повышенный уровень холестерина, низкий уровень физической активности, ожирение, курение, мерцательная аритмия и другие заболевания сердца).
2. Другие модифицированные факторы риска (социальный статус, психические расстройства, хронический стресс, злоупотребление алкоголем, употребление наркотиков, определенные медикаменты).
3. Немодифицированные факторы риска (возраст, наследственность, пол).
4. «Новые» факторы риска (васкулиты, нарушение свертывающей системы крови).
Инсульт и сегодня остается одной из главных причин смерти и инвалидности как в мире, так и в России. По данным ВОЗ, в результате него умирают 6,7 миллиона человек в год во всем мире. На сосудистые заболевания приходится более половины смертей, причем, если недавно инсульт встречался, в основном, у пациентов старше 55-60 лет, то в настоящее время около трети случаев приходится на людей в трудоспособном возрасте (25-50 лет).
По данным Национального регистра инсульта, 31% людей, перенесших эту болезнь, нуждаются в посторонней помощи, 20% не могут самостоятельно ходить и лишь 8% выживших больных могут вернуться к прежней работе.
Значительно снизить риск развития инсульта можно, если исключить те факторы риска, которые в силах каждому нивелировать или даже полностью исключить:
- Артериальная гипертензия (повышенное артериальное давление). Со временем приводящая к потере эластичности мозговых (как и других тоже) сосудов и увеличивающая риск их разрыва. Поэтому страдающим гипертензией необходимо постоянно следить за своим артериальным давлением и постоянно принимать назначенные врачом лекарства.
- Болезни сердца, которые могут провоцировать образование тромбов. Различные нарушения ритма сердца повышают риск развития инсульта, следовательно, диспансеризация в поликлинике по месту жительства поможет своевременно принять необходимые меры.
- Ожирение или избыточная масса тела. Обильное, без чувства меры, не рациональное питание приводит к повышению содержания холестерина в крови. Употребление достаточного количества овощей, фруктов, рыбы, молочных продуктов и отказ от жирной пищи с большим количеством трансжиров – простой и эффективный способ профилактики инсульта.
- Малоподвижный образ жизни. Отсутствие в жизни минимальных, с учётом возраста, физических нагрузок негативно отражается на здоровье. Это особенно актуально во время пандемии, так как риск инсульта у мужчин и женщин, которые регулярно занимаются физкультурой, сокращается на 25-30%.
- Гиперлипидемия – повышение уровня липидов (холестерина) в крови. Образование холестериновых бляшек на их стенках может привести к возможной закупорки сосудов.
- Сахарный диабет. Последствием этого серьезного эндокринного заболевания являются измененные стенки кровеносных сосудов, которые становятся тонкими и хрупкими из-за высокого уровня глюкозы в крови.
- Нарушение свертываемости крови и её состава. В итоге – «сгущение» крови, которое может вызвать образование сгустков, способных закупорить сосуды в головном мозге. У мужчин гиперкоагуляция (повышение свёртываемости крови) – в 2 раза выше, чем у женщин.
- Курение, злоупотребление алкоголем, которые приводят к повышению артериального давления и к нарушениям эластичности и целостности стенок сосудов. Спровоцировать инсульт может и то, и другое.
- Стресс. Стрессовые нагрузки и ускоренный темп жизни – это бич современных крупных городов.
К неконтролируемым факторам риска (которые не зависят от нас с вами) относятся наследственность; врожденные пороки развития сосудов мозга – мальформации (часть капиллярной сети заменяется более крупными извитыми сосудами); аневризмы сосудов головного мозга (специфические образования с более тонкими стенками, чем сам сосуд, на котором возникла аневризма) с риском разрыва и последующего геморрагического инсульта. А также нарастание экологических и иных неблагоприятных факторов (участившиеся магнитные бури, перепады атмосферного давления) и пожилой возраст (точнее связанные с этим возрастные изменения сосудов).
Контролируемые факторы риска
повышенное артериальное давление – давление выше 160/90 мм рт.ст. повышает вероятность сосудистой катастрофы в четыре раза, а давление от 200/110 мм рт.ст. – в десять раз;
такие заболевания сердца, как мерцательная аритмия, увеличивает риск ОНМК в три-четыре раза. Инсульты, причиной которых стало образование тромба в сердце, отличаются своей тяжестью и чаще приводят к инвалидизации пациентов;
сахарный диабет увеличивает вероятность развития инсульта в три-пять раз. Это связано с ранним развитием атеросклероза и гемореологических нарушений у пациентов с сахарным диабетом;
курение увеличивает вероятность развития сосудистых катастроф в два раза за счет ускоренного развития атеросклероза сонных артерий;
высокий уровень общего холестерина и липидов низкой плотности – непрямой фактор риска развития ОНМК: с ними связано развитие атеросклероза;
злоупотребление алкоголем способно увеличить риск инсульта до трех раз.
К контролируемым факторам риска также относятся, так называемые, факторы образа жизни:
нерациональное питание;
избыточный вес;
недостаточная физическая активность;
психоэмоциональное напряжение.
Профилактика инсульта: как предотвратить катастрофу?
Консультация офтальмолога и осмотр глазного дна позволяют определить гипертоническую ангиопатию сетчатки, одного из самых достоверных признаков изменения сосудов головного мозга под действием повышенного давления. Данное исследование имеет особое значение для специалистов в случае, когда пациент не отмечает у себя эпизодов повышения давления и не ведет дневника артериального давления;
суточное мониторирование артериального давления позволяет зарегистрировать эпизоды подъема давления, которые не удается зафиксировать на приеме у специалиста, а также оптимально подобрать дозировку и расписание приема гипотензивных препаратов;
электрокардиография – позволяет определить факторы риска, связанные с нарушениями работы сердца;
общий анализ крови – диагностический стандарт, позволяющий определить количество форменных элементов крови. Существует ряд заболеваний, сопровождающихся повышением количества клеток крови и повышающих риск тромбообразования;
биохимический анализ крови с определением липидного профиля позволяет определить наличие таких факторов риска, как высокий уровень глюкозы и “плохого” холестерина в крови;
коагулограмма и определение агрегации тромбоцитов с оценкой индивидуальной чувствительности к препаратам – позволяют определить функцию свертывающей системы крови и подобрать лекарственную терапию на основе персональной эффективности препаратов.
В числе превентивных мер важное значение имеет здоровый образ жизни. Необходимо:
– отказаться от курения
– снизить в своем рационе долю продуктов животного происхождения
– употреблять больше овощей и фруктов
– обязательно заниматься физическими упражнениями в зависимости от своего возраста и состояния здоровья
– повышать толерантность к стрессу (ограничение стрессгенерирующего информационного потока, полноценный сон).
У медиков (а также у Вас) есть только 4 часа, чтобы спасти жизнь больного.
Поэтому от быстроты и правильности ваших действий зависит жизнь человека. Нужно срочно, в период так называемого «терапевтического окна» (первые 3-4 часа после инсульта), вызвать Скорую помощь. Чем раньше будет оказана медицинская помощь, тем больше шансов снизить тяжесть последствий этого очень серьёзного заболевания. Терять время нельзя!
С 13 – 19 ноября 2023 года Министерство здравоохранения Российской Федерации объявило неделей борьбы с диабетом (в честь Всемирного дня борьбы с диабетом 14 ноября).
14 НОЯБРЯ – ВСЕМИРНЫЙ ДЕНЬ БОРЬБЫ С САХАРНЫМ ДИАБЕТОМ
Сахарный диабет – проблема мирового масштаба, важность которой с каждым годом приобретает все более угрожающие размеры, несмотря на то, что этому вопросу уделяется все более пристальное внимание.
Число заболевших стремительно увеличивается. По данным ВОЗ, в 2021 году 529 млн человек в мире имели сахарный диабет, а к 2050 году число таких пациентов возрастет до почти полутора миллиардов.
Сегодня у каждого из нас есть родственник, или знакомый, страдающий сахарным диабетом.
Основная причина роста числа заболевших – изменение образа жизни населения (гиподинамия, нерациональное питание, курение и злоупотребление алкоголем), начавшееся с середины прошлого века, и продолжающееся по сей день. При сохранении текущего положения дел предполагается, что к 2030 году число заболевших удвоится и составит уже 20 % от всего населения земли.
Сахарный диабет- заболевание коварное, инвалидизирующее, опасное своими осложнениями, которые, возникая при отсутствии своевременной диагностики, должного лечения и изменений в образе жизни, вносят значительный вклад в статистику смертности населения. Осложнения сахарного диабета седьмая по распространенности причина смертности.
Важно, что сахарный диабет, прежде всего II типа, возможно предотвратить и практически исключить развитие осложнений при полном понимании причин формирования этого заболевания, и, вытекающих из них мер профилактики.
Что такое сахарный диабет?
Сахарный диабет – это хроническое эндокринное заболевание, сопровождающееся повышенным уровнем глюкозы в крови вследствие абсолютного или относительного дефицита гормона поджелудочной железы инсулина, и/или вследствие уменьшения чувствительности к нему клеток – мишеней организма.
Глюкоза- основной источник энергии в организме человека. Мы получаем глюкозу, употребляя пищу, содержащую углеводы, или из собственной печени, где глюкоза запасается в виде гликогена. Чтобы реализовать свою энергетическую функцию, глюкоза должна поступить из кровеносного русла в клетки мышечной, жировой, печёночной тканей.
Для этого необходим гормон инсулин, который вырабатывают b-клетки поджелудочной железы. После еды уровень глюкозы в крови повышается, поджелудочная железа выделяет в кровь инсулин, который, в свою очередь, действует наподобие «ключа»: он соединяется с рецепторами («замочными скважинами») на клетках мышечной, жировой или печёночной ткани и «открывает» эти клетки для поступления в них глюкозы. Глюкоза поступает в клетки, а её уровень в крови снижается. В промежутках между приёмами пищи и в ночное время, при необходимости, глюкоза поступает в кровь из депо-гликогена печени. В случае, если на каком-либо из этапов этого процесса происходит сбой, развивается сахарный диабет.
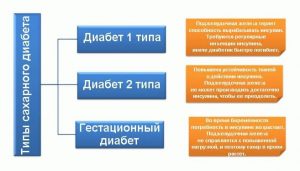
При сахарном диабете инсулин или отсутствует (диабет I типа, или инсулинозависимый диабет), или инсулин есть, но его меньше, чем необходимо, и клетки организма недостаточно чувствительны к нему (диабет II типа, или инсулиннезависимый диабет).
85-90% больных диабетом страдают сахарным диабетом II типа, Сахарный диабет I типа встречается значительно реже.
СД I типа чаще дебютирует в детстве или юности, реже- развивается в зрелом возрасте, как исход CД II типа. Бета-клетки поджелудочной железы теряют способность вырабатывать инсулин. В отсутствии инсулина клетки организма теряют способность усваивать глюкозу, развивается энергетическое голодание. Клетки поджелудочной железы атакует иммунная система (аутоиммунная агрессия), в результате чего происходит их гибель. Процесс этот протекает длительно и часто бессимптомно.
Массовая гибель эндокринных клеток поджелудочной железы может быть вызвана также вирусными инфекциями или онкологическими процессами, панкреатитом, токсическими поражениями и стрессовыми состояниями. Если погибает 80-95% бета-клеток, возникает абсолютный дефицит инсулина, развиваются тяжёлые метаболические нарушения, в данной ситуации становится жизненно необходимо получать инсулин извне (в виде инъекционных препаратов).
СД II типа чаще развивается людей старше 40 лет. Функция бета-клеток у них частично или полностью сохранена, инсулина выделяется достаточно, или даже избыточно, однако, клетки организма слабо реагируют на него, так как их чувствительность к инсулину снижена. Большинство больных этой формой диабета не нуждаются в инсулинотерапии. Отсюда и второе название этой формы диабета: «инсулиннезависимый сахарный диабет».
Факторы риска развития сахарного диабета
- Возраст старше 45 лет
- Ожирение (при наличии ожирения I степени риск развития сахарного диабета увеличивается в 2 раза, при II степени – в 5 раз, при III степени – более чем в 10 раз)
- Высокий уровень холестерина
- Артериальная гипертензия
- Наследственная предрасположенность (при наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз).
Симптомы сахарного диабета:
Основные симптомы:
- Полиурия (выделение более 2 литров мочи в сутки)
- Полидипсия (чувство жажды, употребление более 3 литров воды в сутки)
- Полифагия (повышенный аппетит)
Возможные симптомы:
- Сухость во рту
- Слабость
- Зуд кожи и слизистых оболочек
- Сонливость, быстрая утомляемость
- Долгое заживление ран
- Рецидивирующие грибковые заболевания кожи
- Нарушения зрения
- Быстрое снижение массы тела на фоне привычного питания (СД I типа)
- Моча приобретает слабый запах ацетона (СД I типа)
- Ожирение (СД II типа)
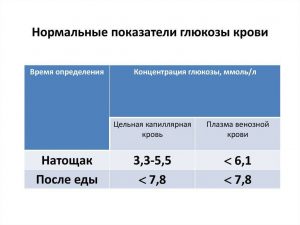
У здорового человека уровень глюкозы в крови натощак (в утренние часы, после ночного голодания в течение 8-14 часов) не превышает 6,1 ммоль/л, а через 2 часа после приёма любой пищи не превышает — 7,8 ммоль/л.
В чём опасность высокого уровня глюкозы крови? Дело в том, что глюкоза, не поступив в клетки мышечной, жировой и печёночной ткани, продолжая циркулировать в кровеносном русле проникает в избытке в органы и ткани, доступ в которые возможен без участия инсулина, а это сосуды глаз и почек, нервная ткань, стенки крупных сосудов, и, реализует здесь своё повреждающее действие.
В результате развиваются осложнения сахарного диабета: ретинопатии (поражения сетчатки глаза при нарушенной микроциркуляции), ведущие к снижению зрения и слепоте (при повреждении сосудов глаз), нефропатии (при повреждении почек), нейропатии (при повреждении нервной ткани), атеросклероз (при повреждении внутренней оболочки кровеносных сосудов).
Именно осложнения диабета ведут к инвалидизации, снижению качества и продолжительности жизни.
Осложнения сахарного диабета
Осложнения развиваются постепенно, очень часто – незаметно для больного, на протяжении 10-20 лет, при сохранении высокого уровня глюкозы в крови. В итоге развиваются следующие заболевания:
- Сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда)
- Атеросклероз периферических артерий, в том числе артерий нижних конечностей
- Микроангиопатия (поражение мельчайших сосудов)
- Диабетическая ретинопатия (снижение зрения в результате поражения сетчатки глаза в виде микро аневризм, точечных и пятнистых кровоизлияний, отёков, образования новых сосудов)
- Диабетическая нейропатия (нарушение нервной проводимости, ведущее к снижению чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях)
- Диабетическая нефропатия (выделение с мочой белка, нарушение функций почек)
- «Диабетическая стопа» (язвы, гнойно-некротические процессы) на фоне поражения периферических нервов, сосудов, кожи, мягких тканей
- Инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей)
- Комы (диабетическая, гиперосмолярная, гипогликемическая)
- Диабетический кетоацидоз (тяжёлое состояние, приводящее к потере сознания и нарушению жизненно-важных функций организма, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров)
Сахарный диабет – не болезнь, а образ жизни.
На сегодняшний день вылечить сахарный диабет, устранив причину развития заболевания, практически невозможно. Но у нас есть все возможности для полноценного контроля над ним. Научиться контролировать свой диабет, держать уровень глюкозы крови на оптимальных значениях и есть основная цель лечения.
Конечно, это требует от человека с диабетом высокой осознанности и мотивации. Свою болезнь надо хорошо знать и чётко понимать необходимость изменения образа жизни для снижения рисков развития осложнений. Поддержание нормального уровня глюкозы в крови, т.е. такого, с каким живут люди без сахарного диабета, снижает риск развития и прогрессирования осложнений.
Профилактика развития сахарного диабета.
СД I типа на современном этапе развития медицины предотвратить невозможно.
Однако предотвратить развитие СД II типа реально. Причина диабета II типа — не генетика, а вредные привычки, ведущие к развитию инсулинорезистентности. Переход на здоровый образ жизни даёт 100% защиту от этого заболевания.
Методы профилактики:
- Здоровое питание (низкоуглеводная диета)
- Ежемесячный контроль уровня глюкозы крови (более 6,1 ммоль/л натощак- повод обратиться к врачу)
- Занятия физкультурой (не менее 30 минут, не менее 5 дней в неделю)
- Отказ от курения

Изменение образа жизни, формирование привычки к здоровому образу жизни- гарантированно предотвращает развитие сахарного диабета II типа.
ПОМНИТЕ: ЗАЧАСТУЮ ДОСТАТОЧНО ДЛИТЕЛЬНОЕ ВРЕМЯ ПАТОЛОГИЯ РАЗВИВАЕТСЯ БЕССИМПТОМНО. ВОТ ПОЧЕМУ ТАК ВАЖНО ЗНАТЬ УРОВЕНЬ ГЛЮКОЗЫ КРОВИ.
Сдать анализ можно в одной из наших поликлиник в рамках бесплатной диспансеризации. Чем раньше диагностирована патология, тем раньше врач сможет скорректировать лечение. Пациенты с диабетом должны строго соблюдать предписание врача и не заниматься самолечением!
ВИРУСНЫЙ ГЕПАТИТ С
Гепатит С – опасное вирусное инфекционное заболевание, поражающее преимущественно печень. При этом заболевании поражается преимущественно печень, однако могут повреждаться и другие важные органы, например, почки или щитовидная железа. Если после инфицирования вирусом гепатита С организм человека не смог самостоятельно или в ходе лечения с ним справиться, и вирус продолжает размножаться более 6 месяцев, значит заболевание перешло в хроническую форму. Хронический гепатит С возникает достаточно часто, в среднем у 3 из 4 человек, инфицированных гепатитом С.
У каждого четвертого заболевание проходит самостоятельно и зачастую человек узнает об этом случайно спустя много лет.
Среди всех видов вирусного гепатита, гепатит С считается наиболее серьезным заболеванием. Он передается через контакт с зараженной кровью – чаще всего, при использовании общих игл при внутривенном введении наркотиков.
Симптомы вирусного гепатита С
Как правило, течение гепатита С не имеет совершенно никаких проявлений, вплоть до терминальной стадии болезни. У некоторых на ранней стадии заболевания, спустя 1-3 месяца от заражения ВГС, могут встречаться следующие симптомы болезни:
– общее недомогание
– тошнота или снижение аппетита
– боли в области желудка
-потемнение мочи
-пожелтение кожи и склер глаз (желтуха)
– лихорадка
-мышечные и суставные боли
Проявления и симптомы хронического вирусного гепатита С, как правило, становятся заметными спустя многие годы и являются результатом многолетнего повреждения ткани печени ВГС. К таким проявлениям относятся:
– кровоточивость после незначительных травм (низкая свертываемость крови)
– склонность к образованию синяков (по той же причине)
– кожный зуд
– накопление жидкости в брюшной полости (асцит)
– отеки на ногах
– беспричинная потеря веса
– спутанность сознания, сонливость и невнятность речи (печеночная энцефалопатия)
– проступающие на коже кровеносные сосуды, в виде паукообразных звездочек (телеангиэктазии)
Запишитесь на прием к своему врачу, если у Вас есть хотя бы один из перечисленных выше симптомов!
Возбудитель и пути передачи вирусного гепатита С
Причиной болезни является заражение вирусом гепатита С и размножение его в организме человека. Основным механизмом передачи ВГС является контакт с зараженной кровью.
Факторы риска
Вы имеете высокий риск заражения ВГС, если:
– Вы медицинский работник, и имели контакт с зараженной кровью через поврежденные кожные покровы (например, укололись иглой после инфицированного пациента, или его кровь попала на ранку на вашей коже)
– Вы когда-нибудь вводили инъекционные наркотики вместе с другими (несколькими людьми), пользуясь при этой общей иглой
– Вы ВИЧ-инфицированы
– Вам делали пирсинг или наколки нестерильными иглами, ранее использовавшимися у других пациентов
– Вам когда-либо переливали компоненты крови, или пересаживали донорские органы
– Вам длительное время проводились процедуры гемодиализа
– Вы рождены от женщины, инфицированной вирусным гепатитом С
– Вы находились в местах лишения свободы
Осложнения вирусного гепатита С
Многолетняя инфекция вирусного гепатита С может приводить к следующим осложнениям:
– Рубцевание ткани печени (цирроз печени). Оно развивается спустя 20-30 лет после заражения вирусным гепатитом С. Цирроз печени делает невозможным функционирование этого органа, и приводит к гибели пациента.
– Рак печени. У небольшого количества людей, инфицированных ВГС, может развиваться рак печени
– Печеночная недостаточность. Если ткани печени сильно пострадали от ВГС, они перестают выполнять свои функции в достаточной степени
Вакцинация от вирусного гепатита С На данный момент в мире не существует вакцины против гепатита С. Постоянно ведутся разработки такой вакцины, однако ВГС очень изменчив (часто мутирует), что сильно затрудняет разработку надежного вакцинного препарата.
Часто пациенту с гепатитом С будет рекомендована вакцинация против гепатитов А и В – других типов вирусов, также поражающих печень. Это особенно важно у данной категории пациентов, поскольку острый гепатит А или В, на фоне хронического гепатита С – может резко осложнить течение болезни и ухудшить ее прогноз.
Изменения образа жизни
Если вы больны гепатитом С, ваш врач, скорее всего, порекомендует вам определенные изменения образа жизни. Эти меры позволят вам дольше сохранить свое здоровье, а также защитить своих близких от инфекции ВГС. Следующие советы будут вам полезны:
– Полностью откажитесь от употребления алкоголя. Алкоголь ускоряет течение гепатита С
– Избегайте лекарственных препаратов, которые могут вызывать повреждение печени. Просмотрите весь перечень препаратов, которые вы периодически или постоянно принимаете, со своим врачом – и замените или исключите из этого списка те препараты, вред которых превышает их пользу у пациентов с гепатитом С
– Заботьтесь о своих близких: не позволяйте никому контактировать с вашей кровью, пользоваться вашими средствами личной гигиены (бритвой, зубной щеткой и т.д.). Помните, что вы никогда не сможете стать донором органов, крови или спермы. Всегда предупреждайте медицинских работников, которые оказывают вам помощь, о том, что вы инфицированы ВГС.
Профилактика вирусного гепатита С включает в себя следующие меры предосторожности:
1.Безопасный секс. Необходимо помнить, что вероятность заражения повышается при наличии нескольких половых партнеров. Поэтому если носитель гепатита С не является Вашим постоянным партнером, лучше использовать презервативы.
2.Никогда не использовать общие иглы при различного рода инъекциях.
3.При накалывании татуировок, пирсинге необходимо быть уверенным в качественной стерилизации инструментов, убедиться, что мастер использует одноразовые перчатки.
4.Использовать только личные инструменты для маникюра.
5.Не пользоваться общими зубными щетками, бритвами.
6.Провести анализ на гепатит С при планировании беременности.
Как нельзя заразиться вирусом гепатита С.
Необходимо помнить, что вирус гепатита С не передается воздушно-капельным и контактным путем. Для заражения необходим непосредственный контакт кровь-кровь.
Поэтому если в вашем окружении есть больной гепатитом С во избежание чрезмерных ограничений, необходимо знать, что гепатитом С нельзя заразиться:
1.При кашле и чихании.
2.При рукопожатии.
3.При объятиях и поцелуях.
4.При употреблении общей еды или напитков.
НЕ СОМНЕВАЙСЯ! ПРИВИВАЙСЯ!
Уважаемые родители!
Вам необходимо знать, что только профилактические прививки
могут защитить Вашего ребенка от таких заболеваний, как полиомиелит, дифтерия, коклюш, туберкулез, столбняк, гепатит В, корь, эпидемический паротит (свинка), краснуха.
Чем же опасны заболевания, прививки против которых включены в Национальный календарь профилактических прививок России?
Полиомиелит (или детский паралич) – острое инфекционное заболевание преимущественно, поражающее центральную нервную систему, в первую очередь спинной мозг. Заболевание приводит к развитию параличей, приводящих заболевшего ребенка к инвалидизации.
Острый гепатит В – тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит В в 50-95% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем вируса.
Туберкулез – заболевание поражает лёгкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш – инфекционное заболевание дыхательных путей. Опасным является поражение легких (бронхопневмония), особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие возникновения судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Дифтерия – острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнениям дифтерии как инфекционно-токсический шок, миокардиты, моно- и полиневриты, включая поражения черепных и периферических нервов, поражения надпочечников, токсический нефроз.
Столбняк – поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь – заболевание может вызвать развитие отита, пневмонии, не поддающейся антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно высок у маленьких детей.
Эпидемический паротит (свинка) – заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия, так как вирус может поражать яички и яичники.
Краснуха – представляет большую опасность для беременных, которые могут заразиться от больных детей. Заболевание краснухой беременных очень часто приводит к развитию множественных уродств плода, выкидышам и мертворождениям.
РОДИТЕЛИ! ПОМНИТЕ!
Прививая ребенка, Вы защищаете его от инфекционных заболеваний!
Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка!
Помогите Вашему ребенку!
Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий!
Дайте ему возможность бесплатно получить необходимую прививку в строго определенном возрасте
Сроки проведения вакцинации в соответствии с
Национальным календарем профилактических прививок
| Возраст ребенка | Вид прививки |
| Новорожденные (в первые 12 часов жизни) |
Первая прививка (вакцинация) против вирусного гепатита В. |
| 3-7 день жизни | Прививка (вакцинация) против туберкулеза. |
| 3 месяца | Первая прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита. Вторая прививка (вакцинация)против вирусного гепатита В. |
| 4,5 месяца | Вторая прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита. |
| 6 месяцев | Третья прививка (вакцинация)против дифтерии, коклюша, столбняка, полиомиелита. Третья прививка (вакцинация)против вирусного гепатита В. |
| 12 месяцев | Первая прививка (вакцинация) против кори, эпидемического паротита, краснухи |
| 18 месяцев | Повторная прививка (первая ревакцинация) против дифтерии, коклюша, столбняка, полиомиелита. |
| 20 месяцев | Повторная прививка (вторая ревакцинация) против полиомиелита. |
| 6 лет | Повторная прививка (ревакцинация) против кори, краснухи, эпидемического паротита. |
| 6-7 лет | Повторная прививка (вторая ревакцинация) против дифтерии, столбняка. |
| 7 лет | Повторная прививка (ревакцинация) против туберкулеза. |
| 14 лет | Повторная прививка (третья ревакцинация) против дифтерии, столбняка, полиомиелита. Повторная прививка (ревакцинация) против туберкулеза. |
Часто родители задают вопросы по поводу проведения профилактических прививок. Вот некоторые из них:
Всем ли детям можно делать прививки?
Существуют медицинские противопоказания к проведению профилактических прививок. Их определяет только врач.
Почему прививки делают повторно?
Для выработки и поддержания надежного иммунитета.
Можно ли прививать часто болеющих, ослабленных детей?
Ослабленных детей необходимо прививать в первую очередь, так как они наиболее подвержены инфекциям, протекающим у них, как правило, в тяжелой форме. Сроки проведения прививок таким детям определяет врач.
Не вызывают ли вакцины аллергию у детей?
Научные исследования и клинические наблюдения показывают, что даже у детей с аллергией вакцины не вызывают аллергических реакций.
Может ли быть у ребенка реакция на прививку?
У детей после прививки могут развиться реакции в месте введения вакцины (краснота, отечность, болезненность) и общие реакции (повышение температуры и нарушение самочувствия, сна, аппетита, плаксивость и т.п.). Местные реакции, а также общие реакции после введения инактивированных вакцин развиваются в первые 24 часа. Их продолжительность, как правило, не превышает 3-х дней. Общие реакции после прививок вакцинами против кори, эпидемического паротита, краснухи появляются в период от 5 до 14 суток после прививки.
Может ли заболеть привитый ребенок?
Да, может, так как ни одна вакцина не дает 100% гарантии защиты от инфекции. Но это происходит редко. Привитый ребенок переносит заболевание в легкой форме и без осложнений.
Как нужно подготовить ребенка к прививкам?
Перед прививкой и после прививки постарайтесь не включать в питание ребенка новых пищевых продуктов, а также продуктов, на которые Ваш ребенок реагирует аллергическими проявлениями. В это же время ребенка следует предохранять как от переохлаждения, так и от перегревания, а также от контактов с инфекционными больными.
В чем нуждается ребенок после проведения прививки?
Во внимательном отношении со стороны родителей. В случае изменения поведения ребенка, повышения температуры до 38 С и выше, появления жалоб, родители должны обязательно обратиться к врачу.
ВАКЦИНАЦИЯ ПРОТИВ КОРИ
Корь — опасная для детей и взрослых вирусная инфекция, заразиться которой можно даже при мимолётном контакте с патогеном. Корь — инфекционное заболевание, которое передаётся от человека к человеку по воздуху и часто приводит к осложнениям. Проявляется сыпью, воспалением верхних дыхательных путей, кашлем, высокой температурой и слабостью. Заразность кори — почти 100%, это означает, что человек без иммунитета при контакте с вирусом точно заболеет.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20.
Возбудителем кори является вирус.
Передается болезнь воздушно-капельным путем, источником инфекции является только человек, больной корью.
Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится по кровяному руслу по всему организму.
Течение кори происходит с последовательной сменой трех периодов: катарального, периода высыпаний, периода реконвалесценции.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова-Коплика).
На 4-5 день болезни за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала сыпь появляется на теле, а затем – на руках и ногах.
В период высыпания температура тела поднимается до 39 0С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4-х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
- Слепота
- Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
- Пневмония
- Ларингиты и ларинготрахеиты, приводящие к развитию у детей ложного крупа
- Корь может активизировать течение туберкулеза
- Отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
Особенно тяжело корь протекает у часто болеющих, ослабленных детей.
Профилактика кори
Специфического лечения при кори нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Главным и наиболее эффективным средством профилактики кори является вакцинопрофилактика.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения.
Детям прививка делается в возрасте 1 года и в 6 лет. Если вакцинация не была проведена вовремя или если отсутствуют сведения о прививках против кори, то она проводится взрослым также в 2 этапа с разницей в 3 месяца.
Вакцинация против кори показана взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
Помимо этого, вакцинацию против кори должны проходить взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
После двукратного введения вакцины, так же, как и после переболевания корью, в 95% случаев формируется стойкий длительный иммунитет к этой инфекции.
Вы можете пройти бесплатную вакцинацию от кори в наших поликлиниках, в наличии имеется вакцина как для детей так и для взрослых. Обращайтесь в регистратуру поликлиники или к своему участковому врачу.
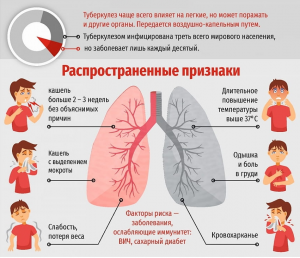
ОСТОРОЖНО: ТУБЕРКУЛЕЗ!
По данным экспертов ВОЗ именно туберкулез сегодня является «инфекционным убийцей» номер один. Ежегодно в мире регистрируется около 8 млн. больных туберкулезом, из них умирает 2-3 млн. человек или 5000 человек ежедневно.
Возбудитель заболевания – микобактерии Mycobacterium tuberculosis – устойчивы во внешней среде и в некоторых случаях способны сохраняться в высушенном виде годами.
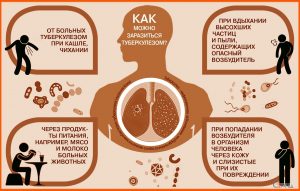
Источник инфекции – больные активной формой туберкулеза люди. Основной, наиболее значимый в распространении инфекции механизм передачи – воздушно-капельный. Возможны воздушно-пылевой, контактный, алиментарный (с пищей), вертикальный (во время беременности) пути передачи.
Где и как можно заразиться туберкулезом?
Любой человек может заразиться туберкулезом где угодно (в автобусе, в гостях, в метро). На земном шаре каждую секунду один человек заражается туберкулезом. При кашле мельчайшие капельки, содержащие туберкулезные бактерии, разбрызгиваются на расстояние 1-1,5 метра от больного. Считается, что за год больной “открытой” формой туберкулеза заражает в среднем 10-15 человек.
Как часто встречается туберкулез?
Третья часть населения мира инфицирована микобактерией туберкулеза, ежегодно около 10 млн. человек заболевают заразными формами туберкулеза (открытыми) и еще столько же – формами без выделения возбудителя (закрытыми).
Как уберечь себя от заболевания?
Чтобы не заболеть туберкулезом, необходимо вести здоровый образ жизни. Для крепкого здоровья нужна здоровая нервная система, поэтому важно избегать стрессов. Пища должна быть полноценной, обязательно должна содержать достаточное количество белков. Важным условием для поддержки здоровья должна быть ежедневная нормальная физическая нагрузка. Пыльные непроветриваемые помещения благоприятствуют распространению туберкулезных бактерий. Для профилактики заболевания необходимо проветривать помещения.
Наиболее уязвимы к заболеванию люди с ослабленным иммунитетом, страдающие хроническими заболеваниями, пожилые люди и маленькие дети, лица, злоупотребляющие алкоголем и курением, наркоманы. Туберкулез может поражать различные органы и системы организма, но чаще всего – легкие.
Симптомы заболевания зависят от локализации инфекционного процесса в организме.
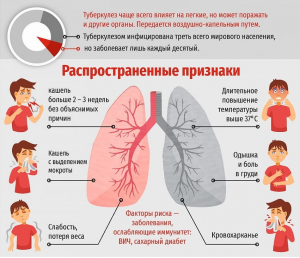
При развитии активного туберкулёза возможны следующие симптомы:
– кашель, продолжающийся 3 или более недель,
– кровохарканье,
– боли в груди во время дыхания, при кашле,
– потеря аппетита, потеря веса,
– усталость,
– лихорадка, озноб, ночная потливость.
Поскольку туберкулез может поражать и другие органы и системы организма, включая почки, позвоночник, суставы, головной мозг, то в таком случае симптомы заболевания соответствуют локализации процесса.
При туберкулезе часты осложнения, среди которых наиболее распространены легочный плеврит, пневмоторакс, туберкулезный лимфаденит, туберкулёз верхних дыхательных путей, венозная тромбоэмболия, септический шок и другие.
Ведущим методом раннего выявления скрытой туберкулезной инфекции у детей с 1 года до 7 лет является туберкулинодиагностика (стандартная внутрикожная проба Манту) и с 8 до 18 лет проба Диаскинтест. Это уникальный метод, при помощи которого можно выявить наличие туберкулезной инфекции, то есть момент внедрения микобактерий в организм ребенка, когда заболевание еще не наступило и его можно предупредить.
Чтобы выявить туберкулез на ранних стадиях у взрослых и подростков (с 15 лет) используют метод флюорографического обследования. Каждый человек должен проходить флюорографическое обследование 1 раз в год независимо от того, хорошо он себя чувствует или плохо. Флюорография грудной клетки позволяет, кроме туберкулеза, своевременно выявить и другую патологию легких, сердца, онкологические и профессиональные заболевания.
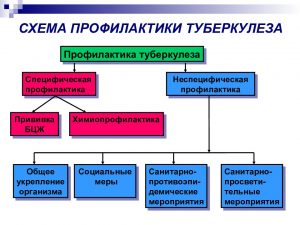
В качестве специфической профилактики у детей и подростков применяется прививка вакциной БЦЖ. Осложнения после вакцинации и ревакцинации встречаются редко и обычно носят местный характер.
Неспецифическая профилактика заключается в своевременном обследовании на туберкулёз всех членов семьи, обследование контактных лиц в очаге инфекции, а также соблюдение принципов здорового образа жизни.
Туберкулез представляет совершенно реальную опасность для взрослых и детей. Источником распространения туберкулеза является больной человек. Существует точка зрения, что один больной туберкулезом может заразить 15-20 человек в год. Туберкулёз не зря называют «коварным» заболеванием. И это правда! Выраженные симптомы заболевания, увы, проявляются зачастую только при необратимых изменениях в лёгких. В большинстве же случаев – заболевший туберкулёзом человек длительное время чувствует себя удовлетворительно.
Чтобы предохранить себя и своих близких необходимо помнить о следующем:
– своевременно проходите флюорографическое обследование;
– не отказывайтесь от проведения своим детям ежегодной туберкулинодиагностики. В поликлиниках г.Железноводска и пос.Иноземцево по графику проводится иммунодиагностика туберкулином и Диаскин тест. В ренгенкабинетах обеих поликлиник установлены современные малодозные цифровые рентгенаппараты, позволяющие выявить туберкулезные изменения в легких на ранней стадии.
В современных социально-экономических условиях, когда у значительной части населения защитные силы организма серьезно ослаблены, а возбудитель туберкулеза приобрел высокую устойчивость ко многим противотуберкулезным препаратам, В УСЛОВИЯХ ПРЕНЕБРЕЖЕНИЯ К МЕРАМ ПРОФИЛАКТИКИ, туберкулез способен ПОРАЖАТЬ ВСЕ СЛОИ НАСЕЛЕНИЯ!
Помните, туберкулёз заразен и очень опасен! Но излечим!
Будьте здоровы! Берегите себя и своих близких!
ПИТАНИЕ БЕРЕМЕННЫХ
Здоровая диета является важной частью здорового образа жизни в любое время, но особенно она важна, если вы беременны. Здоровое питание помогает вам чувствовать себя хорошо и дает вашему ребенку необходимые питательные вещества.
Здоровое питание часто означает просто изменение количества различных продуктов, которые вы едите, чтобы разнообразить свой рацион, а не отказ от всех любимых блюд.
Иногда беременные женщины чувствуют себя более голодными, чем обычно, но это совсем не значит, что нужно «есть за двоих», даже если вы ожидаете двойню или тройню. Беременным женщинам не нужно потреблять вдвое больше пищи или удваивать количество калорий. В первом триместре потребности в калориях у женщин, в основном, такие же, как и до беременности. Общее количество калорий, которое необходимо в день во время беременности, зависит от роста женщины, ее веса до беременности и от того, насколько она физически активна.
Считается, что женщины с недостаточным весом, у которых индекс массы тела (ИМТ) ниже 18,5, должны набрать за время беременности от 12,7 до 18 кг; женщины с нормальным весом, имеющие ИМТ от 18,5 до 24,9, должны набрать от 11,3 до 15,8 кг; женщины с избыточным весом, имеющие ИМТ от 25,0 до 29,9, должны набрать от 6,8 до 11,3 кг. Женщины, у которых ИМТ составляет 30,0 и выше, должны набрать от 5 до 9 кг.
В среднем беременные женщины набирают от 1 до 4,5 кг всего в течение первого триместра беременности. Женщины с недостаточным весом и нормальным весом должны набирать в среднем около 450 г каждую неделю во время второго и третьего триместров беременности, а женщины с избыточным весом и ожирением – около 230 г каждую неделю во втором и третьем триместрах беременности.
Здоровый завтрак необходим каждый день, потому что он поможет вам избежать перекусов продуктами с высоким содержанием жира и сахара.
Если будущая мать испытывает утреннее недомогание, самая большая ошибка, которую она может совершить, – это думать, что если она не будет есть, то ей станет лучше. Чаще всего утреннее недомогание вызвано гормональными изменениями или снижением уровня сахара в крови. Тошнота и рвота, особенно в течение первых трех месяцев беременности, (которые на самом деле могут наблюдаться в любое время суток) – довольно распространенная жалоба. Чтобы облегчить недомогание, лучше есть небольшое количество продуктов, которые не имеют запаха, так как запахи также могут вызвать тошноту.
У беременных женщин нередко возникает внезапное желание или сильная неприязнь к отдельным пищевым продуктам. Часто такие желания – это способ организма сказать, что ему нужно определенное питательное вещество, например, больше белка или дополнительных жидкостей.
Итак, при беременности на столе обязательно должны присутствовать следующие пять групп продуктов: фрукты, овощи, нежирный белок, цельное зерно и молочные продукты.
Рекомендуется заполнять половину своей тарелки фруктами и овощами, четверть – цельнозерновыми продуктами и четверть – источником постного белка, а также употреблять молочные продукты при каждом приеме пищи.
Беременные женщины должны сосредоточиться на фруктах и овощах, особенно во втором и третьем триместрах. Следует употреблять от пяти до десяти порций фруктов и овощей размером с теннисный мяч каждый день. Эти яркие продукты с низким содержанием калорий богаты клетчаткой, витаминами и минералами.
В питании беременных женщин белок должен присутствовать в каждый прием пищи. Богатые белком продукты это мясо, птица, рыба, яйца, бобы, тофу, сыры, молоко, орехи и семена.
Пищевые продукты из цельного зерна являются важным источником энергии в рационе, а также содержат клетчатку, железо и витамины группы В. По крайней мере половина углеводов, употребляемых беременной женщиной каждый день, должна поступать из цельнозерновых продуктов, таких как овсянка, макароны и хлеб из цельного зерна коричневый рис.
Беременной женщине нужно от 3 до 4 порций молочных продуктов в день. Молочные продукты, такие как молоко, йогурт и сыр, являются хорошими диетическими источниками кальция, белка и витамина D.
К пищевым продуктам, употребление которые необходимо ограничить или исключить, относятся кофеин, алкоголь, некоторые виды рыбы.
Потребление менее 200 мг кофеина в день, то есть количество, которое содержится в одной чашке кофе, обычно считается безопасным во время беременности.
Рыба является хорошим источником постного белка, а некоторые виды рыбы, в том числе лосось и сардины, также содержат омега-3 жирные кислоты – полезные для здоровья жиры. Однако в некоторых видах рыбы обнаруживается довольно высокое содержание ртути. К таким видам относятся белый тунец (альбакор), рыба-меч, акула, скумбрия, марлин. В этих видах обнаруживается высокое содержание метилртути, и их следует избегать во время беременности, поскольку метилртуть является токсичным химическим веществом, которое может проникать через плаценту и быть вредным для развивающегося мозга, почек и нервной системы будущего ребенка.
Также следует избегать употребления алкоголя во время беременности. Интенсивное употребление алкоголя матерью во время беременности связано с расстройствами алкогольного спектра плода, группой состояний, которые могут включать физические проблемы, а также трудности в обучении и поведении у младенцев и детей.
Следует ограничить употребление продуктов с высоким содержанием сахара, жира и соли. К таким продуктам относятся сливочное масло, маргарины, заправки для салатов, сливки, шоколад, чипсы, печенье, выпечка, мороженое, пирожные, пудинги и газированные напитки. Сахар содержит калории, не предоставляя никакой пищевой ценности, и способствует увеличению веса, ожирению и разрушению зубов. Избыток насыщенных жиров может увеличить количество холестерина в крови, и повысить вероятность развития сердечных заболеваний. Ограничьте продукты, содержащие добавленную соль, и не добавляйте соль при приготовлении пищи или в готовое блюдо.
Если вы проголодались между приемами пищи, не ешьте закуски с высоким содержанием жира и/или сахара, такие как сладости, печенье, чипсы или шоколад. Вместо этого выберите бутерброды или питу из цельного зерна с начинкой из тертого сыра, запеченой курицы, пюре из тунца, лосося или сардин или салат из овощей,обезжиренный йогурт, хумус с цельнозерновым хлебом или с овощными палочками, курагу, инжир или чернослив, овощные или бобовые супы,несладкие хлопья для завтрака, кашу с молоком, молочные напитки или несладкие фруктовые соки, свежие фрукты, запеченную фасоль на тосте или печеный картофель.
Соблюдайте правила приготовления пищи. Обязательно тщательно мойте фрукты, овощи и зелень, чтобы удалить все следы почвы, которая может содержать токсоплазму – паразита, который может нанести вред вашему будущему ребенку. Вымойте все поверхности и посуду, а также руки после приготовления сырого мяса – это также поможет избежать токсоплазмоза.
Храните сырые продукты отдельно от готовых к употреблению для предотвращения загрязнения, которое приводит к пищевому отравлению мясом (например, сальмонеллы, кампилобактерии и кишечной палочки).
Используйте отдельную разделочную доску для сырого мяса.
Беременные женщины подвергаются высокому риску заболеть листериозом. Листериоз может вызвать выкидыш, мертворождение, преждевременные роды, а также заболевание или смерть у новорожденных. Чтобы избежать листериоза, следует отказаться от употребления непастеризованного (сырого) молока и продуктов из него, таких как фета, бри, камамбер, сыры с голубыми прожилками. Будьте здоровы!
ПРОФИЛАКТИКА ОНКОЗАБОЛЕВАНИЙ:
Хотя здоровый образ жизни не может гарантировать полное отсутствие вероятности развития онкологического заболевания у человека, результаты многих исследований показывают, что у людей, выбравших здоровый образ жизни, снижен риск развития некоторых видов рака. Для профилактики онкологических и других заболеваний существуют определенные универсальные рекомендации, которые дают медицинские работники. Эти меры входят в понятие здорового образа жизни.
ПИТАНИЕ И ФИЗИЧЕСКАЯ НАГРУЗКА
Эксперты подтверждают, что ожирение и малоподвижный образ жизни могут повысить риск развития некоторых видов рака, в том числе рака толстой кишки и рака молочной железы. По оценкам Американского общества по борьбе с раком от 30% до 40% онкологических заболеваний напрямую связаны с диетой (рационом питания). Употребление красного мяса ассоциировано с развитием некоторых видов рака, чаще всего, рака толстой кишки и простаты. Употребление алкогольных напитков, особенно в сочетании с курением, может привести к развитию рака ротовой полости, пищевода и горла, и этот риск повышается с увеличением количества употребляемого алкоголя. Однако правильный рацион питания может оказать положительное влияние на здоровье человека. Употребление в пищу большего количества растительных продуктов, в том числе овощей, фруктов, бобовых (например, чечевицы и фасоли) и продуктов из цельного зерна, способствует профилактике развития рака органов желудочно-кишечного тракта и дыхательной системы. Разработан список рекомендаций по питанию и физической нагрузке для профилактики онкологических заболеваний. Сохраняйте баланс между количеством потребленных калорий и физической активностью. Поддерживайте в течение всей жизни нормальный вес; избегайте избыточного набора массы тела. Если у Вас уже имеется избыточная масса тела или ожирение, постарайтесь достичь своего нормального веса и поддерживать его. Придерживайтесь физически активного образа жизни. Взрослым людям необходимо, по крайней мере, 5 или более дней в неделю по 30 минут в день выполнять физические упражнения средней или высокой интенсивности помимо повседневной активности. Детям и подросткам следует выполнять подобные упражнения с той же периодичностью не менее 60 минут в день. Употребляйте 5 или более видов различных овощей и фруктов ежедневно. Отдавайте предпочтение продуктам из цельного зерна. Ограничьте употребление готового и красного мяса. Ограничьте употребление алкогольных напитков. Таким образом, правильное питание и физическая нагрузка снижают не только риск развития онкологических заболеваний, но и многих других хронических состояний, таких как сердечно-сосудистые заболевания, гипертензия и диабет.
РОЛЬ СНА В ПРОФИЛАКТИКЕ РАКА
Хороший ночной сон также вносит свой вклад в улучшение способности организма бороться с раком, что подтверждается результатами ряда исследований. Количество времени, в течение которого человек спит каждую ночь, влияет на уровень определенных гормонов в организме, и изменение естественного уровня этих гормонов может повлиять на то, как организм самостоятельно будет защищаться от рака. Более того, недостаток сна может нивелировать благоприятный эффект физической нагрузки в отношении профилактики развития онкологических заболеваний. Результаты недавнего исследования, представленные на ежегодной конференции Американской Ассоциации исследователей в области онкологии, позволили предположить, что регулярная физическая активность может способствовать снижению общего риска развития рака у женщин — но только в том случае, если женщина хорошо спит ночью. Высокий уровень стресса также может привести к нарушению естественного цикла сна/бодрствования, что может способствовать развитию раковой опухоли. Регулярная физическая нагрузка может способствовать снижению уровня стресса и восстановлению более здорового ритма сна и бодрствования.
РЕГУЛЯРНОЕ МЕДИЦИНСКОЕ ОБСЛЕДОВАНИЕ
Для профилактики возникновения некоторых видов рака, таких как рак молочной железы, толстой кишки и матки, рекомендуется проходить регулярные обследования: маммография — каждый год, начиная с 40-летнего возраста; колоноскопия — каждые 5-10 лет, начиная с 50-летнего возраста; цитологическое исследование мазка — каждый год, начиная с 21-летнего возраста. При этом важно помнить, что данные рекомендации являются общими. В зависимости от некоторых других обстоятельств, таких как семейный анамнез или наличие факторов риска, некоторым людям необходимо начать скрининг в более раннем возрасте или проходить обследование чаще либо наоборот реже.
РАК ЛЕГКИХ
Рак легких – это злокачественное новообразование, развивающееся из пораженного эпителия легких. К сожалению, несмотря на прогресс медицинских технологий, в настоящее время смертность от этого ракового заболевания высока, и составляет около 85% от числа заболевших, главная причина тому – выявление его на поздних стадиях. Рак легких занимает первое место по распространенности у мужчин и женщин среди злокачественных заболеваний.
Способствующие факторы
Факторы риска – это все то, что повышает вероятность возникновения рака у человека. Основные факторы риска связаны с окружающей средой. Ряд факторов относится к жизненным привычкам человека.
Курение (курящие с детского или юношеского возраста, выкуривающие более 25 сигарет в день, курящие сигареты из дешевых сортов табака без фильтра),
Загрязненность атмосферного воздуха,
Профессиональные вредности: асбест, мышьяк, никель, хром,
Ионизирующая радиация,
Хронические воспалительные процессы в бронхах и легочной паренхиме,
Генетическая предрасположенность.
Курение табака вызывает 8 из 10 случаев рака легкого. Чем дольше курит человек и чем больше пачек сигарет в день, тем выше риск. Если человек прекращает курить до возникновения рака легкого, то легочная ткань постепенно возвращается к норме. Прекращение курения в любом возрасте снижает риск развития рака легкого. Курение сигар и трубки аналогично курению сигарет и сопровождается таким же риском. До настоящего времени не существует доказательств в пользу того, что курение сигарет с низким содержание смол снижает риск рака легкого.
Некурящие люди, вдыхающие дым табака (пассивное курение), также имеют повышенный риск рака легкого. Если один из супругов курит, то риск возникновения рака легкого у второго некурящего повышается на 30% по сравнению с некурящей парой.
- Вредные условия труда. У работников алюминиевой промышленности, газификации и коксования угля, литейной промышленности, производства изопропилового спирта, резиновой промышленности и добычи гематита также имеется большая вероятность заболевания раком легкого. К веществам, вызывающих рак, относятся: уран, мышьяк, винилхлорид, никель, продукты угля, иприт, хлорметиловые эфиры, дизельные выхлопы.Люди, работающие с этими веществами, должны соблюдать осторожность и правила техники безопасности.
- Минеральные вещества. Тальк может повысить риск рака легкого у тех, кто добывает его или работает с ним. Люди с заболеваниями, вызванными вдыханием некоторых минеральных веществ, также имеют повышенный риск возникновения рака легкого.
- Асбест является еще одним фактором риска рака легкого. Люди, работающие с асбестом, имеют повышенный риск развития рака легкого. В случае, если они еще и курят, то риск значительно повышается.
- Радон является радиоактивным газом, возникающим в результате естественного распада урана. Радон нельзя увидеть, попробовать или понюхать. Радон может сконцентрироваться внутри помещения и привести в повышенному риску рака.
- Марихуана. Сигареты из марихуаны содержат больше смол по сравнению с обычными сигаретами. В марихуане содержатся многие вещества, которые вызывают рак, как и в сигаретах. Есть указания на то, что марихуана может вызывать рак полости рта и глотки.
- Туберкулез и некоторые виды воспаления легких часто оставляют после себя рубцы, и эти рубцы могут повысить риск развития рака легкого.
- Личный или семейный анамнез. Если вы перенесли рак легкого, то имеется повышенный риск возникновения другой злокачественной опухоли легкого. У братьев, сестер и детей лиц, перенесших рак легкого, незначительно повышен риск той же формы рака.
- Диета с низким содержанием фруктов и овощей может повысить риск рака легкого у людей, находящихся под воздействием табачного дыма. Предполагают, что яблоки, лук и некоторые другие фрукты и овощи обладают защитным эффектом против рака легкого
Первичная профилактика рака легких
Скрининг на рак легкого осуществляют с помощью ежегодной крупнокадровой флюорографии.
Основные методы исследования
рентгенография легких в прямой и боковой проекции,
томография,
бронхоскопия с забором материала для морфологического исследования.
«Сигналы тревоги»
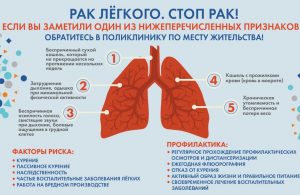
- стойкий мучительный кашель продолжительностью более 3 недель;
- повторные респираторные заболевания, протекающие с кашлем и лихорадкой;
- повторное или однократное кровохарканье;
- стойкая нерезкая боль в грудной клетке;
- длительное повышение температуры после острого респираторного заболевания, увеличенные лимфатические узлы в надключичной области
При возникновении этих симптомов необходимо незамедлительно обратиться к врачу! Даже в случае отсутствия явных признаков патологии, нужно проходить флюорографическое обследование не реже одного раза в год. Флюорография позволит выявить болезнь на ранних стадиях и предотвратить ее дальнейшее развитие. вы можете сделать это, обратившись в одну из наших поликлиник в рамках бесплатной диспансеризации.
Профилактика рака лёгких включает следующие рекомендации:
- отказ от вредных привычек, в первую очередь от курения;
- соблюдение здорового образа жизни: правильное питание, богатое витаминами, и ежедневные физические нагрузки, прогулки на свежем воздухе;
(Питание должно быть регулярным, сбалансированным. Для профилактики онкологии нужно придерживаться следующих рекомендаций:
В рационе должно быть как можно больше овощей и фруктов.
Вместе с пищей нужно получать как можно больше витамина C, E, группы B.
Каждый день нужно есть клетчатку (содержится в злаках, фруктах, овощах).
В рационе должны быть цельнозерновые крупы, бобовые, злаки.
Источником белка может быть рыба, мясо птицы, нежирное мясо.
Нужно ограничить потребление «вредных» продуктов: жирного, сладкого, соленого, острого, копченого)
- своевременное лечение заболеваний бронхов, чтобы не было перехода в хроническую форму;
- проветривание помещения, ежедневная влажная уборка квартиры;
- необходимо снизить контакт с вредными химическими веществами и тяжелыми металлами до минимума. Во время работы обязательно использовать средства защиты: респираторы, маски.
ОСТОРОЖНО: ТУБЕРКУЛЕЗ!
АЛКОГОЛИЗМ – СЕРЬЕЗНОЕ ЗАБОЛЕВАНИЕ, ПРИВОДЯЩЕЕ К ПОРАЖЕНИЮ ПРАКТИЧЕСКИ ВСЕХ ОРГАНОВ
СКАЖИ НАРКОТИКАМ: НЕТ!
Наркотики – это вещества, способные вызывать состояние радостного опьянения, привыкание и зависимость.

КАКОЕ ВОЗДЕЙСТВИЕ НА ЧЕЛОВЕКА ОКАЗЫВАЕТ НАРКОТИК?
Человек в состоянии наркотического опьянения перестает испытывать душевную и физическую боль, появляется ощущение легкости, комфорта. Ощущение легкости приводит к потере над собой и утрате чувства реальности. Состояние наркотического опьянения продолжается только в то время, когда наркотическое вещество содержится в крови.
КАК РАЗВИВАЕТСЯ НАРКОМАНИЯ У ЛЮДЕЙ, УПОТРЕБЛЯЮЩИХ НАРКОТИКИ?
У того, кто постоянно употребляет наркотики, постепенно снижается чувствительность к ним. Через некоторое время для достижения радости обычных доз уже не хватает. Жертва наркомании вынуждена увеличить дозу. Впоследствии не хватает и этого, тогда происходит переход к более сильному наркотическому веществу. Так, постепенно, человек приобщается к сильным наркотикам, избавления от которых почти нет.
КАКОЙ ВРЕД ПРИНОСЯТ НАРКОТИКИ?
Абсолютно все наркотики по своей природе являются ядами, поражающими все системы органов и тканей, но особенно центральную нервную систему, мозг, половую систему, печень и почки. Как правило, люди с самым крепким здоровьем при регулярном употреблении наркотиков живут не более десяти лет. Большенство умирает раньше. Весьма распространены случаи, когда люди, умирают в течение первого года с момента начала употребления наркотического вещества. Поскольку наркоманы пользуются не стерильными шприцами, среди них распространены многие болезни, передаваемые через кровь – СПИД, гепатит и другие. От этих болезней они часто умирают раньше, чем произошло отравление организма наркотиком.
КАК ВЛИЯЕТ НАРКОМАНИЯ НА ДУШЕВНЫЙ ОБЛИК ЧЕЛОВЕКА?
Нарастает эмоциональное опустошение, возникает раздражительность, апатия, расслабление воли, а при употреблении отдельных наркотиков появляется слабоумие. Внешне все это проявляется вялостью, черствостью, грубостью, эгоизмом, лживостью. Человек, употребляющий наркотики, утрачивает контроль над своей жизнью, глубоко перерождается, становится совсем другим. Постепенно снижается интеллект.
ОТ ЧЕГО УМИРАЮТ ЛЮДИ, СТРАДАЮЩИЕ НАРКОМАНИЕЙ?
В большинстве случаев от передозировки. Наркомана через несколько лет ждет полное разрушение печени и всего организма. Но многие не доживают до этого момента и умирают от аллергии, инфекционных и сопутствующих заболеваний, например, СПИДА или гепатита.
Многие заканчивают жизнь самоубийством или погибают насильственной смертью, так как наркоманы зачастую связаны с организованной преступностью. Наркоман теряет инстинкт самосохранения и легко может замерзнуть, стать жертвой преступления, попасть в аварию, погибнуть от несчастного случая и многих других причин.

ПОМНИ, КАКОЙ ВРЕД ПРИНОСЯТ ЧЕЛОВЕКУ НАРКОТИКИ!
БУДЬ ВНИМАТЕЛЕН И ОСТОРОЖЕН!
О вреде наркотиков. Полезные советы для школьников и подростков
Какой вред от наркотиков
Наркоманы редко переживают 30-летний возраст. Обычно наркоманами делаются люди, у которых наблюдается упадок физических и душевных сил для того, чтобы бороться в жизни за свое место под солнцем.
Абсолютно все исследователи (будь то врачи, социологи, педагоги и т. д.) сходятся во мнении, что наркомания наиболее опасна в подростковом возрасте, когда у человека только еще формируется мировоззрение.
Один из американских наркологов Р. Христофсен пишет: «Я ни разу не встречал хронического наркомана в возрасте более 30 лет. Дело заключается в том, что человек начинает употреблять наркотики в восемнадцать лет и к двадцати годам становится «хроником», то есть нуждается в ежедневном потреблении своего допинга, шансов дожить до тридцати у него практически нет, даже если до начала своего пагубного пристрастия он отличался атлетическим здоровьем».
Наркомания — это очень страшная болезнь, так как она выражается в болезненной зависимости от каких бы то ни было наркотических средств — будь то лекарства, анаша или же более тяжелые наркотики.
Наркоман в поисках денег на очередную дозу может пойти абсолютно на все — воровство, обман, а в некоторых случаях и на убийство. Как только он примет наркотик, ему становится немного легче. Именно за такое непродолжительное облегчение наркоман, зачастую даже сознательно, лишает себя всех остальных радостей жизни.
Принимая наркотик, наркоман попросту подписывает себе смертный приговор. Однако наркотические вещества очень дорогостоящи. И те, кто занимается их распространением, получают от этого колоссальные деньги. Честным трудом подобных денег не заработаешь, однако наркоторговцам всегда нужны покупатели на их товар, которые будут готовы выложить любую сумму за дозу так необходимого им вещества. При этом они пускаются в самые разные изощрения, чтобы человек впервые попробовал наркотик.
Часто первая доза продается за незначительную сумму или же вовсе дается бесплатно. Наркоторговцы могут нарочно заслать своего агента в компанию подростков или школьников, чтобы он их «посадил на иглу». Они полны решимости сделать что угодно, чтобы хотя бы один их знакомый начал принимать или хотя бы раз попробовал эту отраву. Даже первая доза наркотика может оказаться смертельной.
Наркотик убивает самых сильных, умных и волевых людей. С ним справиться не может почти никто. Наркотики — это беда для здоровья.
Дети и подростки очень часто стали умирать из-за передозировки наркотиков. Распространенность наркоманов среди детей и подростков — беда очень большого количества родителей.
В некоторых странах кроме злоупотребления наркотиками увеличивается количество людей, которые употребляют летучие токсические вещества, например разного рода растворители, средства для химической чистки одежды, вещества для борьбы с насекомыми и грызунами. При вдыхании паров таких веществ получается типичная картина отравления с определенными нарушениями деятельности центральной нервной системы. При небольшой дозе таких веществ это заканчивается непродолжительным обмороком и галлюцинациями. При большой дозе может наступить смерть.
Эффект обморока, а также других нарушений деятельности центральной нервной системы связаны с кислородным голоданием клеток головного мозга. После подобного воздействия большая часть активно функционировавших до этого клеток головного мозга отмирает.
Особенности фармакологического действия наркотических веществ такие, что повторное их использование приводит к ярко выраженной физической и психической зависимости. Все такие вещества при употреблении их человеком могут вызвать различное по продолжительности нарушение действия центральной нервной системы. Главный механизм такого воздействия — кислородное голодание и нарушение регулирования между основными центрами нервной системы. Подобное состояние рассматривается как нечто необычное и приятное. Искаженное восприятие самого себя и окружающих многим кажется выходом из любых сложных жизненных ситуаций.
Повторные приемы вызывают у человека привыкание и зависимость. В этой ситуации человека ищет объяснение и повод для того, чтобы уйти от реальности. Формирование зависимости от любого наркотического вещества сопровождается также изменением реакции на его использование. Если до того, как разовьется стойкая зависимости от вещества, легкое отравление наркотиком вызывает изменение восприятия окружающего мира, улучшение настроения, то после привыкания для того, чтобы получить этот же эффект, нужна гораздо большая доза.
Происходит так, что из-за привыкания наркотик перестает давать наркоману эйфорию и становится просто необходимым для выживания в принципе. Тогда это наркотическое вещество становится лишь средством для устранения агрессивности, злобы, тоски и апатии.
Под постоянным воздействием наркотических веществ человек становится все более и более замкнутым, грубым, утрачивая родственные, дружеские и другие социальные связи, утрачивая практически все культурные и моральные ценности. Все это становится возможным из-за ярко выраженных нарушений в центральной нервной системе и мозге.
Именно мозг — главная мишень наркотических средств. Многими учеными уже давно была установлена связь между нормальной деятельностью головного мозга и продолжительностью жизни. Также было выяснено, что все нарушения в деятельности центральной нервной системы приводят к тому, что нарушается жизнедеятельность многочисленных органов и систем. Чем раньше приобщается организм к воздействию наркотических средств, тем гибельнее воздействие будет оказываться на него.
По мнению медиков распространение наркомании в современном мире представляет для настоящих и будущих поколений не менее страшную опасность, чем эпидемии чумы или холеры в прошлом. В последнее время значительно возросло количество токсикоманов. Речь идет о тех людях, которые злоупотребляют химическими, биологическими или лекарственными веществами. Эти вещества вызывают привыкание, однако не признаны законодательством наркотическими. В этой связи есть различные мнения и толки о том, что не все наркотики опасны. Это очередной миф. Просто есть сильнодействующие средства и слабые, и разные виды наркомании протекают по-разному. Общим является лишь итог: человек полностью теряет контроль над собой. Для того чтобы спасти людей от наркомании, все государства в мире идут на крайние меры.
В России запрещено хранить наркотики — даже небольшие дозы. Это преследуется по закону. Никогда не прикасайся к наркотикам, не бери их, не клади к себе в карман, нигде не прячь. Учти, что наркомания — это болезнь, которая полностью меняет человеческую личность, делая человека подлым. Наркоман может дать наркотик на хранение и сам же донести на тебя, чтобы отвести от себя подозрение.
Ни под каким предлогом не пробуй наркотик. Если же это все-таки с тобой произошло, то откажись от следующей дозы, чтобы не вызывать привыкание. Если же ты чувствуешь, что попал в сети наркомании, сразу же посоветуйся с теми из взрослых людей, кому ты доверяешь.
Еще одним видом зависимости является табакокурение.
ОТКАЖИСЬ ОТ КУРЕНИЯ!
Курение – это опасно!
Курение – одна из самых вредных привычек.
Вред курения огромен: прежде всего никотин вызывает привязанность (особая форма токсикомании). Содержащиеся в сигаретах вредные вещества разрушают организм.
Мышьяк – яд, который вызывает стойкие проблемы с сердцем, провоцирует онкологические заболевания и крайне сложно выводится из организма.
Формальдегид – токсичное химическое соединение влияет в первую очередь на дыхательную систему. Примечательно, что на основе формальдегида готовится формалин — вещество, которое используется патологоанатомами для бальзамирования мёртвых тел. Действительно, зачем ждать — можно ведь начать и при жизни!
Бензол – органическое вещество, практически первая причина лейкозов и других форм онкологии у курильщиков.
Смолы, которые входят в состав сигарет, включают твёрдые частички, которые оседают на лёгких черным налётом.
Некоторые радиоактивные вещества — изотопы Цезия, Радона, Свинец-210 и Полоний-210 (который «подсвечивает» организм изнутри).
Окись углерода (угарный газ, СО) при поступлении и организм вызывает кислородное голодание, так как нарушает способность красных кровяных клеток крови (эритроцитов) переносить кислород от легких ко всем органам и тканям, из-за чего у человека наступает удушье и хроническое кислородное голодание.
Табачный деготь является исключительно сильным канцерогеном, т. е. веществом, вызывающим раковые заболевания.
Последствий курения пагубны:
хронический бронхит -типичный для курильщика кашель по утрам с выделением слизи темного цвета;
онкологические заболевания (рак нижней губы, трахеи, гортани, лёгких, желудка);
сердечно-сосудистые заболевания (ИБС, артериальная гипертензия, тромбоз сосудов и т. д.).
Те, кто ни разу не курил, страдают от стенокардии в 13 раз реже, в 12 раз реже сталкиваются с инфарктом и практически в 10 раз реже — с осложнённой язвой желудка. Немаловажно, что у курящих мужчин 25 — 40 лет сексуальная активность вдвое ниже, чем у некурящих, и мужское бесплодие- также следствие табакокурения.
Доказано, что в среднем, частота пульса у курильщика на 650 ударов в час больше, чем у некурящего человека, и даже при такой усиленной работе сердце всё равно не справляется с обеспечением организма кислородом через кровь. Во-первых, он поступает в лёгкие в гораздо меньшем объёме, а во-вторых, угарный газ из сигаретного дыма гораздо легче соединяется с гемоглобином, занимая место кислорода в организме. В итоге, поражается головной мозг, печень, почки, выделительная и половая система, а заболеваемость и, соответственно, смертность растут в разы.
Согласно Федеральному закону “Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака” в России запрещено курить во многих местах: в офисах, образовательных учреждениях, фитнес-центрах и санаториях, на открытых и закрытых стадионах, в организациях, оказывающих лечебные и лечебно-профилактические услуги населению, во всех помещениях, занимаемых органами государственного либо муниципального управления, на всех видах транспорта и внутри вокзалов, портов и аэропортов. Эти ограничения коснулись и территорий пляжей, детских площадок и внутридомовых территорий общего пользования в многоквартирных домах.
Этот же закон предусматривает полный запрет на потребление табака несовершеннолетними и карает высокими штрафами торговые точки, допускающие продажу сигаретной продуции лицам, не достигшим 18 лет.
Помимо курения табака, губительный вред организму наносят различные курительные и нюхательные смеси. Их употребление приводит к множественным системным нарушениям различных систем организма.
ОСТОРОЖНО: ДЕМЕНЦИЯ!